Sclérose en plaques
Sources
Guide pratique infirmier, Perlemuter, 2020, Elsevier Masson
L’essentiel des patho par spécialités pour l’infirmière, Laurence Pitard, 2008, Elsevier Masson
Les pathologies en un coup d’oeil pour les infirmiers, Stéphane Cornec, 2018, Elsevier Masson
Processus physiopathologiques, 2015, Sup’Foucher
Afsep
Fédération française de neurologie
Inserm.fr
Cours IFSI
Mis à jour le 12/07/2021
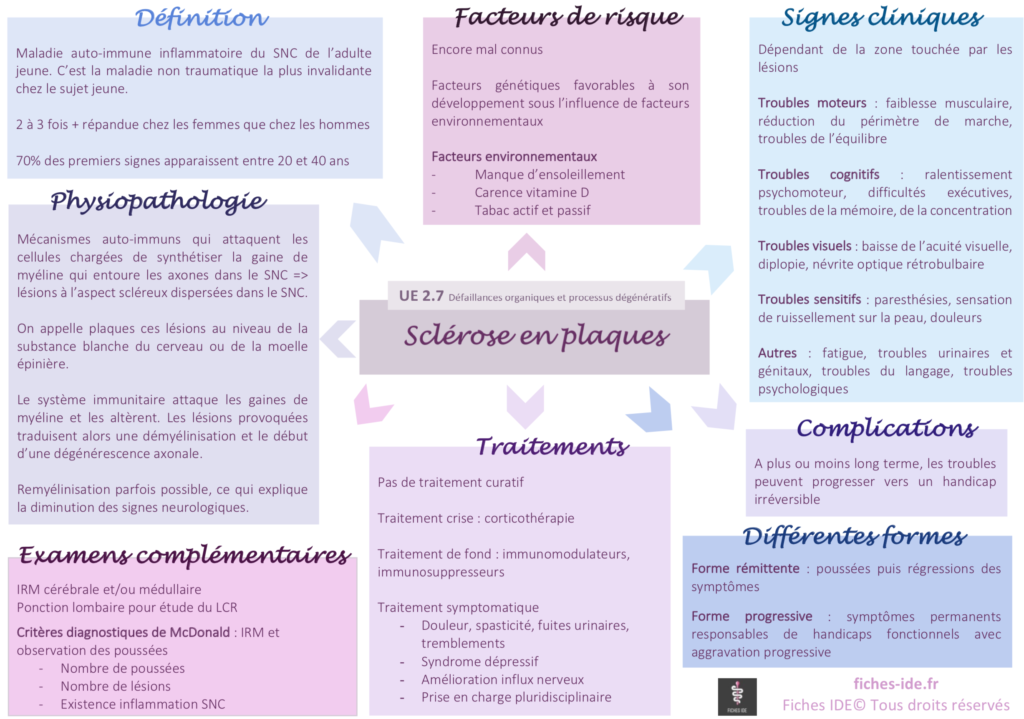
I. Définition
La sclérose en plaques est une maladie auto-immune inflammatoire du système nerveux central (SNC) de l’adulte jeune. C’est la maladie non traumatique la plus invalidante chez le sujet jeune.
Elle est 2 à 3 fois plus répandue chez les femmes que chez les hommes.
70% des premiers signes apparaissent entre 20 et 40 ans, avec dans la majorité des cas un début caractérisé par des poussées et des rémissions.
II. Physiopathologie
La sclérose en plaques fait intervenir des mécanismes auto-immuns qui attaquent les cellules chargées de synthétiser la gaine de myéline qui entoure les axones dans le système nerveux central. Ceci entraîne des lésions à l’aspect scléreux (épais et dur) dispersées dans le système nerveux central. On appelle plaques ces lésions au niveau de la substance blanche du cerveau ou de la moelle épinière.
En effet, le système immunitaire (les lymphocytes) attaque les gaines de myéline et les altèrent, ce qui perturbe la conduction nerveuse motrice et sensitive. Les lésions provoquées traduisent alors une démyélinisation et le début d’une dégénérescence axonale.
Une remyélinisation est parfois possible, ce qui explique la diminution des signes neurologiques.
III. Facteurs de risque
Les facteurs de risque sont encore mal connus.
Ce n’est pas une maladie héréditaire, cependant il existe des facteurs génétiques favorables à son développement sous l’influence notamment de facteurs environnementaux. Il existe donc une certaine prédisposition génétique.
Facteurs environnementaux
- Manque d’ensoleillement
- Carence en vitamine D
- Tabagisme actif et passif
IV. Signes cliniques
Les signes de la sclérose en plaques dépendent de la zone touchée par les lésions.
Troubles moteurs
- Faiblesse musculaire
- Réduction du périmètre de marche
- Troubles de l’équilibre
Troubles cognitifs
- Ralentissement psychomoteur
- Difficultés exécutives
- Troubles de la mémoire
- Troubles de la concentration
Troubles visuels
- Baisse de l’acuité visuelle
- Diplopie (vision double)
- Névrite optique rétrobulbaire
Troubles sensitifs
- Paresthésies (fourmillements, picotements)
- Sensation de ruissellement sur la peau
- Douleurs
Autres troubles
- Fatigue extrême et inhabituelle
- Troubles urinaires et génitaux
- Troubles du langage
- Troubles psychologiques : anxiété, dépression, risque suicidaire
V. Examens complémentaires
IRM cérébrale et/ou médullaire : mise en évidence d’hypersignaux (plaques) au niveau de la substance blanche
Ponction lombaire pour étude du LCR (liquide céphalo-rachidien)
- Hypercytose
- Hyperprotéinorrachie
- Augmentation des immunoglobulines à l’électrophorèse du LCR avec distribution en 2 ou 3 pics évocatrice de SEP
Il existe des critères diagnostiques de McDonald qui reposent sur l’IRM et l’observation clinique des poussées :
- Nombre de poussées
- Nombre de lésions
- Existence d’une inflammation du SNC
VI. Différentes formes
Forme rémittente (85% des formes de début): poussées puis régressions des symptômes
Forme progressive (forme plus tardive) : symptômes permanents responsables de handicaps fonctionnels avec aggravation progressive
La poussée est définie par l’apparition de nouveaux symptômes ou de symptômes déjà existant, pendant plus de 24 heures.
VII. Complications
A plus ou moins long terme, les troubles peuvent progresser vers un handicap irréversible.
VIII. Traitements
Il n’existe pas de traitement curatif. On distingue alors le traitement des poussées, le traitement de fond et le traitement symptomatique.
Traitement de crise
- Corticothérapie pour réduire la sévérité et la durée de la poussée
Traitement de fond
- Immunomodulateurs (traitement de première ligne, ils diminuent la fréquence des poussées et réduisent le nombre de nouvelles lésions) : interféron β, copolymères, tériflunomide, diméthylfumarate
- Immunosuppresseurs (utilisés en seconde ligne pour prévenir l’apparition des poussées) : fingolimod, natalizumab ou mitoxantrone
Traitement symptomatique
- Douleur, spasticité, fuites urinaires, tremblements
- Syndrome dépressif
- Amélioration de l’influx nerveux
- Prise en charge pluridisciplinaire
Pour résumer (carte mentale)